El Centro de Estudios de Mastocitosis de Castilla-La Mancha, dependiente del Servicio de Salud de Castilla-La Mancha, en agosto de 2017, fue designado por el Ministerio de Sanidad como Centro de Referencia (CSUR) – Instituto de Mastocitosis del Sistema Nacional de Salud.
Se encuentra en la tercera planta del Hospital Virgen del Valle de Toledo y se trata de un servicio multidisciplinario que forma parte de la Red Española de Mastocitosis (REMA).
Desde la Red Española de Mastocitosis (REMA) se ha elaborado un PROTOCOLO DE VACUNACIÓN FRENTE A SARS-COV-2 EN PACIENTES CON MASTOCITOSIS Y SÍNDROMES DE ACTIVACIÓN MASTOCITARIA.
PROTOCOLO ACTUALIZADO A MARZO 2021
Consideraciones generales sobre las vacunas frente a SARS-Cov-2
El rápido desarrollo de vacunas para la prevención del síndrome respiratorio agudo severo causado por el coronavirus 2 (SARS-Cov-2) que se ha producido a lo largo de 2020 (1–3), junto a la notificación de algunas reacciones alérgicas tras el comienzo de la vacunación en masa a nivel mundial (4,5), ha generado una creciente incertidumbre y preocupación en la opinión pública sobre la seguridad estas nuevas
vacunas. Dicha preocupación es, si cabe, mayor entre los pacientes con mastocitosis y síndromes de activación mastocitaria (SAM), al ser pacientes más proclives que la población general a presentar cuadros de anafilaxia ante diferentes estímulos (6).
Las primeras vacunas frente al SARS-Cov-2 que han obtenido autorización por parte de las agencias reguladoras son las vacunas de ARN mensajero (ARNm) de Pfizer-BioNTech (1) y de Moderna (2), y más recientemente, la vacuna de vector viral no replicante de la Universidad de Oxford/Astra Zeneca (3). Aunque en los ensayos clínicos de estas vacunas no se han reportado reacciones sistémicas graves, conviene destacar que la historia previa de reacciones alérgicas a cualquiera de los componentes de la vacuna fueron criterios de exclusión en los tres estudios (1–3); además, también fueron excluidos los sujetos con antecedentes de reacciones a cualquier vacuna en el Ensayo Clínico de Pfizer-BioNTech (1), y aquellos con historia de angioedema o anafilaxia de cualquier causa en el de Oxford/Astra Zeneca (3).
Con el inicio de la vacunación en masa de la población general, los Centros para el Control y Prevención de Enfermedades (CDC) de Estados Unidos (EE.UU), han documentado un total de 157 reacciones en prácticamente 6 millones de dosis administradas de vacunas de ARNm (4,5), que equivale a una incidencia global menor del 0.003%, de los que tan solo 1 de cada 5 cumplirían criterios de anafilaxia.
Así aunque la incidencia de anafilaxia por este tipo de vacunas es muy baja (5 por cada 1,000,000 de dosis administradas), ésta es 5 veces mayor que la reportada con vacunas frente a otros agentes virales (7). Con respecto a la vacuna de Oxford/Astra Zeneca, todavía no disponemos de suficiente información en cuanto a tolerabilidad de la población general.
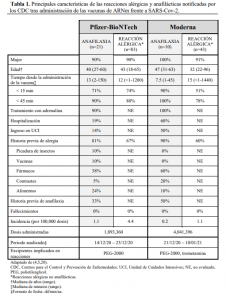
La Tabla 1 muestra las principales características de las reacciones notificadas con las vacunas de ARNm (Pfizer-BioNTech y Moderna), que ocurren generalmente en los primeros 45 minutos tras la administración de la vacuna y afectan predominantemente a mujeres que con frecuencia tenían antecedentes de reacciones alérgicas por otros desencadenantes. Los datos de los CDC reflejan que la vacuna de
Moderna parece desencadenar una menor frecuencia global de reacciones que la de Pfizer-BioNTech pero que la anafilaxia, cuando ocurre, es más grave, precisando hospitalización y cuidados intensivos con mayor frecuencia, por lo que la incidencia global de anafilaxias graves se iguala en ambas vacunas afectando a alrededor de 1 individuo por cada 1,000,000 de personas vacunadas (4,5).
A diferencia de la mayoría de las vacunas que utilizan virus completos inactivos o atenuados, la vacuna frente a SARS-Cov-2 de Pfizer-BioNTech y la de Moderna están basadas en la misma tecnología, por la cual el ARNm modificado del virus, una vez inoculado en el cuerpo humano y vehiculizado a través de nanopartículas lipídicas que contienen polietilenglicol (PEG), se introduce en las células humanas donde se sintetizará la glicoproteína S (proteína spike) de la envoltura del virus. Una vez producida por las células humanas, esta proteína del SARS-Cov-2 es reconocida como extraña por el sistema inmunológico del huésped, favoreciendo el desarrollo de anticuerpos específicos responsables de la defensa inmunitaria frente a una posible infección futura por SARS-Cov-2 (1,2,8). Dado que se trata de las primeras
vacunas autorizadas que usan esta tecnología de ARNm, todavía se desconocen los mecanismos responsables de las reacciones alérgicas asociadas a su administración.
En el caso de la vacuna de Pfizer-BioNTech, el mecanismo más probable de las reacciones anafilácticas podría ser precisamente la sensibilización frente al PEG, que ha sido implicado de forma infrecuente pero creciente en reacciones de hipersensibilidad inmediata (7,9,10). El PEG es un polímero de óxido de etileno de diferentes pesos moleculares presente en laxantes, algunos sprays desinfectantes y anestésicos tópicos, apósitos para heridas, geles lubricantes, contrastes para ecocardiografía, anticonceptivos hormonales como el acetato de medroxiprogesterona, corticoides como el acetato de betametasona y el acetato de metilprednisolona, fármacos pegilados, algunos antibióticos, anticoagulantes, antiinflamatorios, antieméticos y antiácidos, así como en productos cosméticos y en edulcorantes líquidos y aromas artificiales para alimentos. Es importante tener en cuenta que se ha descrito reactividad de sensibilidad cruzada entre el PEG-3350 y el Polisorbato 80 (Tween80), emulsionante que se encuentra en alimentos, fármacos y
cosméticos, y de éste último con cremophor, un solubilizante no iónico presente en quimioterápicos (11). Por este motivo, es importante conocer los antecedentes de reacciones alérgicas previas, no solo a medicamentos, sino también a productos de higiene personal antes de decidir si administrar este tipo de vacunas.
Con respecto a la vacuna de Moderna contiene un excipiente denominado trometamina (o trometamol) presente también en medios de contraste radiológicos y otros productos sanitarios incluyendo algunos AINEs y cosméticos que ha sido recientemente implicado en una reacción de hipersensibilidad inmediata tras la administración de gadolinio (12).
Consideraciones especiales sobre la vacunación frente a SARS-Cov-2 en pacientes con mastocitosis y síndromes de activación mastocitaria
Actualmente no existe información suficiente sobre la seguridad de las vacunas frente a SARS-Cov-2 específicamente en pacientes con mastocitosis y SAM, lo que significa que tampoco existen datos que sugieran que el riego de anafilaxia asociada a estas vacunas vaya a ser mayor en estos pacientes que en la población general. A pesar de que se trata de pacientes que, en términos generales, tienen mayor riesgo de reacciones anafilácticas que la población general, éstas aparecen en la mayoría de los casos por desencadenantes bien conocidos como la picadura de abejas y avispas, determinados fármacos como antiinflamatorios no esteroideos (AINEs) y algunos derivados opiáceos, anestesias, contrastes radiológicos iodados, ciertos alimentos, o sin desencadenantes conocidos (anafilaxia idiopática) (13–16). De acuerdo a la experiencia de la Red Española de Mastocitosis (REMA) y de otros grupos de expertos, aunque las vacunas pueden producir también reacciones en algunos pacientes, éstas se han descrito prácticamente de manera exclusiva en niños, especialmente en aquellos que presentan una afectación cutánea extensa, y casi siempre en forma de reacciones no graves (17,18). Tampoco existe evidencia de una mayor sensibilización frente a PEG o a trometamina en pacientes con mastocitosis o SAM con respecto a la población general. Además, conviene tener en cuenta que, una vez diagnosticados, la mayor parte de los pacientes con mastocitosis y SAM reciben de forma crónica tratamiento antimediador (p.ej. cromoglicato disódico oral, antihistamínicos, antileucotrienos), que podría tener un papel preventivo en términos
de protección frente a un potencial episodio de anafilaxia en el contexto de la administración de la vacuna.
A pesar de todas estas consideraciones, la buena experiencia de la REMA con la aplicación de protocolos de prevención en procedimientos de riesgo bien conocidos como anestesias o contrastes (19), hace razonable adoptar las medidas preventivas que se detallarán a continuación de cara a la campaña de vacunación frente a SARSCov-2 en pacientes con mastocitosis y SAM.
Indicaciones
Todos los pacientes con mastocitosis,síndrome de activación mastocitaria , excepto los casos especificados en el apartado de contraindicaciones, pueden recibir la vacuna.
Contraindicaciones
- Seguir las recomendaciones del Ministerio de Sanidad para las siguientes franjas de edad: 1) mayores de 65 años, y 2) menores de 16 años
- Aquellos pacientes que hayan presentado una reacción alérgica a la primera dosisde la vacuna no deben ponerse la segunda dosis. En ese caso deberán contactar con su alergólogo/a.
- Historia (o alta sospecha) de alergia a alguno de los componentes de la vacuna. Fundamentalmente, se debe prestar atención a los antecedentes de alergia al PEG (macrogol), y hay que tener en cuenta la posibilidad de reacciones cruzadas en pacientes alérgicos a polisorbatos, cremophor y medicamentos pegilados. Además, con la vacuna de Moderna se debe valorar también un posible antecedentes de
alergia a trometamina (trometamol), en especial en los pacientes con historia de reacciones alérgicas a contrastes radiológicos, dexketoprofeno (enantyum®) y ketorolaco (toradol®), en los cuales se debería facilitar la administración de la vacuna de Pfizer-BioNTech que no contiene trometamina.
Consideraciones en gestantes.
Valorar la administración de la vacuna según la relación riesgo/beneficio, conforme a las indicaciones de la Sociedad Española de Ginecología y Obstetricia (SEGO).
Consideraciones en pacientes con mastocitosis sistémica avanzada
De igual forma que para otras enfermedades mieloproliferativas, no consideramos que el diagnóstico de mastocitosis sistémica agresiva (MSA), leucemia de mastocitos (LM) o mastocitosis sistémica asociada a neoplasia hematológica (MS-ANH) deba ser un criterio para excluir de la vacunación frente al SARS-Cov-2. En el caso concreto de MS-ANH, no existe contraindicación para la vacunación por la mastocitosis, pero se deberán seguir las recomendaciones específicas de los correspondientes grupos de expertos de la Sociedad Española de Hematología y Hemoterapia (SEHH) para las diferentes hemopatías, de acuerdo al
tipo concreto de neoplasia hematológica asociada que presente el paciente.
Lugar de administración.
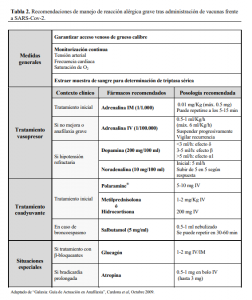
La vacuna debe administrarse en un ambiente sanitario, con capacidad para la detección y tratamiento de las posibles reacciones adversas que se pudieran presentar, incluidas las reacciones alérgicas y/o anafilaxias. El lugar debe contar con medios para la administración de manera inmediata de tratamiento de emergencia para reacciones alérgicas como polaramine, corticosteroides, y adrenalina y con
personal entrenado en el manejo de este tipo de complicaciones (Tabla 2 VER PDF)
Premedicación.
Todos los pacientes deberán tomar un antihistamínico tipo 1 por vía oral 1 hora antes de la vacuna. Si el paciente ya toma un antihistamínico tipo 1 oral a diario, el día que le citen para vacunarse deberá adecuar la toma del antihistamínico para que ésta sea 1 hora antes de la vacuna.
Si no toma ningún antihistamínico tipo 1, recomendamos alguno de los siguientes: dexclorfeniramina (polaramine®) 6 mg, loratadina 10 mg, bilastina 20 mg o rupatadina 10 mg.
Tiempo de observación tras la administración de la vacuna
En consonancia con las recomendaciones de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), consideramos razonable permanecer en observación en el hospital o centro sanitario durante 45 minutos tras la administración de la vacuna, que es la ventana de tiempo en la que han ocurrido la mayoría de las reacciones anafilácticas reportadas con las vacunas (Tabla 2) VER PDF.
Encuesta sobre tolerabilidad de la vacuna
Con la intención de incrementar el por ahora limitado conocimiento sobre la seguridad de la vacuna en pacientes con mastocitosis y SAM y evaluar la eficacia del protocolo aquí propuesto, la REMA solicitará a todos los pacientes que una vez recibida la vacuna cumplimenten un formulario que incluirá preguntas sobre la tolerabilidad a la misma.
Tanto el protocolo para la vacuna frente a SARS-Cov-2 como el formulario de tolerabilidad se podrán descargar de forma gratuita en la página web de la Asociación Española de Mastocitosis y Enfermedades Relacionadas (AEDM).